Continue glucosemeting bij diabetes Type 2
Ook een meerwaarde bij mensen zonder intensieve insulinetherapie(1, 2)
Het FreeStyle Libre systeem* is een vorm van continue glucosemonitoring (CGM) en wordt gebruikt bij de behandeling van mensen met type 1-diabetes (T1D) en bij type 2 (T2D), vooral in combinatie met intensieve insulinetherapie.(3) Maar wat zijn de voordelen ervan bij de overige groep mensen met T2D? We zetten ze samen met Prof. Dr. Christophe De Block (diensthoofd endocrinologie UZA) op een rijtje.
Educatie en inzicht
Continue glucosemonitoring (CGM) is geïndiceerd voor glucosemonitoring en wordt vandaag beschouwd als de standaard van zorg voor mensen met T1D. Ook het gebruik bij T2D raakt ingeburgerd, vooral bij intensieve insulinetherapie. Ondertussen tonen verschillende gerandomiseerde studies ook de voordelen van CGM wanneer alleen basale insuline wordt gebruikt of wanneer er met andere medicatie wordt behandeld.(1, 2)
“Wanneer mensen met 3 of 4 insuline-injecties CGM gebruiken, helpt dit natuurlijk om de juiste insulinedoses te bepalen,” beaamt prof. De Block, “maar CGM leert ons én de patiënt nog veel meer. Het toont de evolutie van de glycemie over een 24-uren tijdspanne, verschaft inzichten in het effect van de therapie, maar toont ook het effect van voeding en beweging op de glycemie, we zien de postprandiale pieken, de glycemie voor het slapengaan, de evolutie doorheen de nacht… dat is veel meer dan wat vingerpriktesten tonen.”
Eat to target. Move to target.
“Iedere arts kent het mantra treat to target. Wel, bij diabetes type 2 spreken we sinds de komst van CGM nu ook van eat to target, move to target,” zegt prof. De Block, “het is heel eenvoudig: je ziet het directe effect van voeding en beweging en je kan uittesten wat er gebeurt met de glycemie als je bijvoorbeeld een halve in plaats van een hele portie pasta eet, of wat het effect is als je na de maaltijd een half uurtje flink gaat wandelen. Op die manier kan je deze zaken aanpassen zodat de glycemiewaarden beneden de vooraf afgesproken waarden blijven. Je ziet onmiddellijk het resultaat van de genomen acties, en dat kan enorm motiverend werken.”(4)
Snelle interpretatie van de gegevens
Bij gebruik van het FreeStyle Libre 2 systeem worden de glycemiegegevens gedurende 14 dagen gecollecteerd(5) en worden ze op een gestandaardiseerde en overzichtelijke manier weergegeven. In één oogopslag is het mogelijk om een oordeel te vellen of er een goede glycemieregeling is of niet. Internationaal werden er via consensus streefdoelen vastgelegd voor mensen met diabetes type 2.(6)
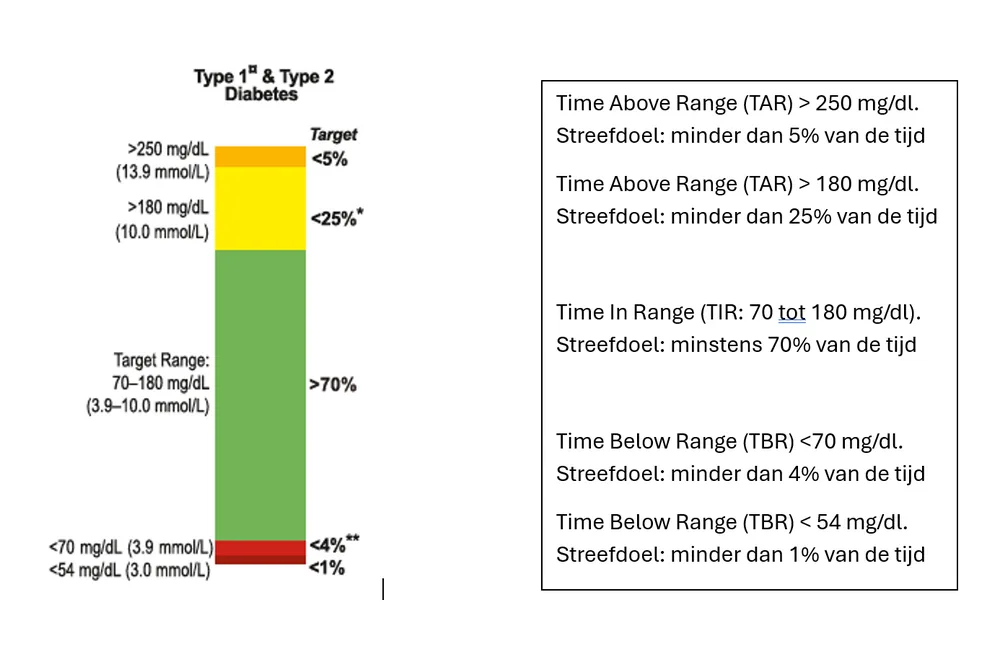
Battelino et al; 2029.
NOOT VOOR LAY-OUT: In de figuur met de kleurbalken mogen de waarden in mmol/L weggelaten worden en moet het woord “Target” vertaald worden door “streefdoel”. De kleuren moeten zeker gerespecteerd worden.
Naast deze streefdoelen bevat het glucoserapport nog tal van andere gegevens waarbij het Ambulant Glucose Profiel (AGP) een overzicht geeft van de evolutie van de glycemie doorheen de dag, en dit voor de periode van de voorbije 14 dagen.
Rol van de huisarts
“De huisarts speelt een centrale rol bij het begeleiden van patiënten met type 2 in een zorgtraject of een opstarttraject,” zegt prof. De Block, ”hierbij kan het nuttig zijn om beroep te doen op continue glucosemeting. En als je weet waar je op moet letten kost het echt niet veel tijd om de gegevens te interpreteren.”
Prof. De Block stelt hierbij vijf stappen voor:
- Zijn er genoeg gegevens aanwezig?
- Zijn er periodes van hypoglycemie (TBR), waarden ≤70 mg/dl, en zo ja: is er sprake van nachtelijke en/of ernstige hypoglycemie (≤ 54 mg/dl)? Wat zou de verklaring kunnen zijn (meer bewogen, minder koolhydraten gegeten…?)
- Wat is de tijd binnen doelbereik (TIR)?
- Wat is de variabiliteit (CV)? Zijn er veel schommelingen? Zijn ze te verklaren? Denk aan fysieke activiteit, feestjes, avondsnacks…
- Is er stabiliteit? Vergelijk het huidige patroon met voorgaande periodes.
Op basis van het bovenstaande kan er met de patiënt een actieplan worden afgesproken.
In de praktijk
Prof. De Block geeft twee voorbeelden uit de dagelijkse praktijk waar het gebruik van CGM een substantieel verschil uitmaakte.
Casus 1
Een 70-jarige dame, met T2D sinds 2016, zonder complicaties. Comorbiditeiten: hypertensie, hypercholesterolemie en een TIA in de voorgeschiedenis. Ze wordt behandeld met metformine 850 mg/2 x per dag, een SGLT2-inhibor en basaal insuline.
Ze meet dagelijks de nuchtere glycemie en daarnaast meet ze tweemaal per week 4 keer per dag, ze toont goede waarden die steeds tussen de 60 en 140 mg/dl liggen. Toch is de HbA1c-waarde veel hoger dan wat we verwachten. Het LibreView rapport toont het volgende:
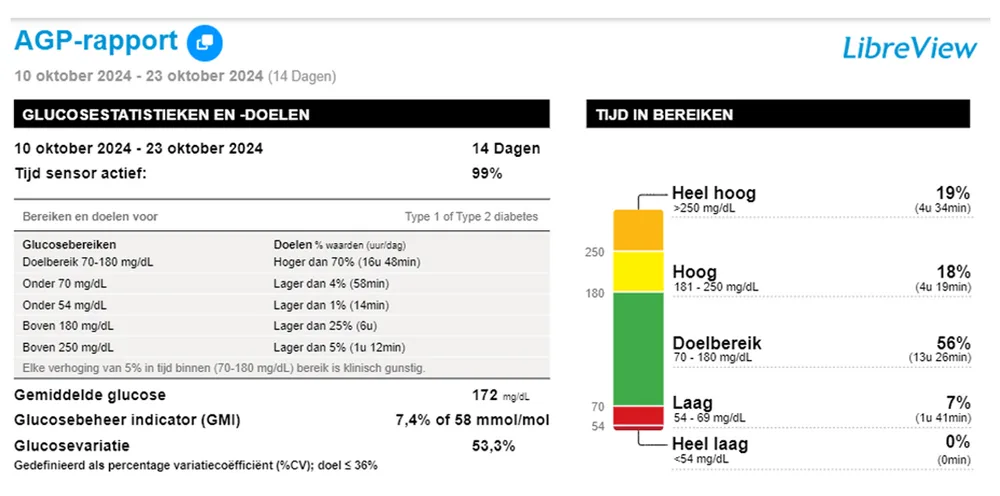
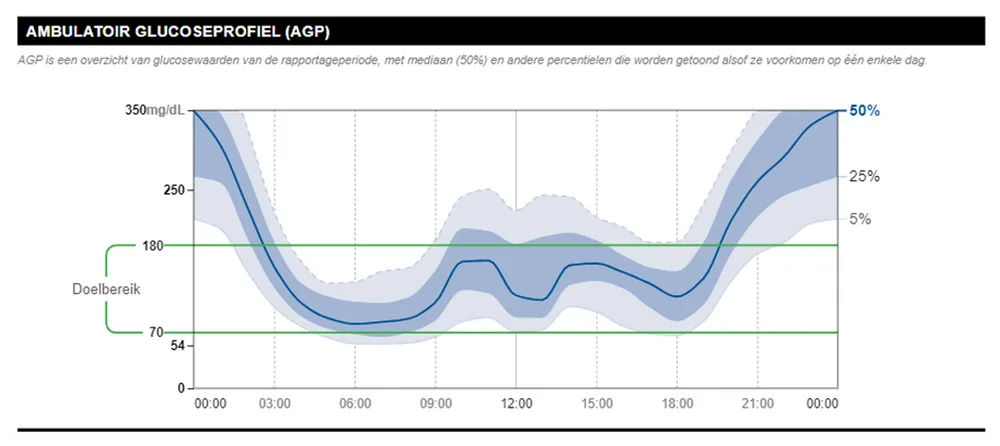
De tijd in hypoglycemie is hoog (7%), de tijd binnen doelbereik is maar 54%, en daarnaast is er een zeer grote variabiliteit. Het valt op dat er in de loop van de avond een zeer grote stijging plaatsvindt (verantwoordelijk voor de hoger dan verwachtte HbA1c), gevolgd door een forse daling tijdens de nacht en een glycemie die tegen de ochtend normaliseert (gemeten als normale nuchtere glycemie). Bij gerichte anamnese blijkt dat er vaak in de loop van de avond (veel en suikerrijk) gesnackt wordt omdat er een enorme angst is voor nachtelijke hypoglycemie. Ze krijgt advies dit niet meer te doen en bij een volgend consult wordt een vlakkere curve gezien én is de HbA1c-waarde lager. De dame blijft verder een sensor gebruiken zodat ze door de alarmen verwittigd wordt wanneer de glycemie ’s nachts toch zou dalen.
De vrees van deze patiënte voor hypoglycemie is niet helemaal onterecht: studies tonen aan dat het voorkomen van nachtelijke hypoglycemie bij mensen met T2D vaak sterk onderschat wordt.(7)
Casus 2
Een man van 62 jaar, met T2D sinds de leeftijd van 51 jaar, behandeld met metformine 850 mg 2x per dag en sulfonylurea. Er is een milde niet-proliferatieve retinopathie en er is polyneuropathie. Hij drinkt twee glazen wijn per dag en snoept vrij veel. HbA1c is de voorbije periode fors gestegen en hij is nu zelf vragende partij om een sensor te gebruiken. Al snel wordt duidelijk dat er vooral veel postprandiale pieken zijn en dat ook de waarde voor het slapengaan hoog is. Hij krijgt de opdracht om de inname van alcohol, alsook de porties koolhydraten bij de maaltijden en het snoepen te verminderen en vanaf nu ook dagelijks een lange wandeling te maken. Het resultaat is dat HbA1c daalt van 8,2 naar 6,7% en dat hij 3 kg aan gewicht is verloren. Hij is nu zeer gemotiveerd om deze levensstijl verder te zetten.
HbA1c en Time in Range
HbA1c is de parameter die al decennia wordt gebruikt om de glycemiecontrole op te volgen, maar eigenlijk gaat het eerder om een surrogaatparameter die ook wordt beïnvloed door zaken zoals de levensduur van de rode bloedcellen, wat niets met glucoseblootstelling te maken heeft.(8)
“HbA1c is en blijft zeker een waardevolle parameter,” aldus prof. De Block, “maar het vertelt ons niets over de dagelijkse schommelingen. Daarom zijn de gegevens van de continue glucosemetingen zoals TIR en variabiliteit, er de ideale aanvulling op. Samen geven ze een meer volledig beeld en zien we beter waar en hoe er moet ingegrepen worden.”
“Tot slot zijn er meer en meer studies die de relatie tussen TIR en complicaties op de langere termijn aantonen,(9)” besluit prof. De Block, “en in de toekomst zal hier ongetwijfeld nog veel meer onderzoek naar worden gedaan.”
Referenties
1. Wilmot, Emma G., Moore, Peter, et al. “Continuous glucose monitoring versus self-monitoring of blood glucose in individuals with type 2 diabetes: a randomised, multicentre, open-label, superiority trial.” The Lancet Diabetes & Endocrinology, 2026.
2.Aronson, Robert, Brown, Rebecca E., et al. “Impact of flash glucose monitoring in people with type 2 diabetes inadequately controlled with non-insulin antihyperglycaemic therapy (IMMEDIATE): A randomized controlled trial.” Diabetes, Obesity and Metabolism, vol. 25, no. 4, 2023, pp. 1024–1031.
https://doi.org/10.1111/dom.14944
3. Ajjan, Ramzi A., Battelino, Tadej, et al. “Continuous glucose monitoring for the routine care of type 2 diabetes mellitus.” Nature Reviews Endocrinology, vol. 20, no. 7, 2024, pp. 426–440. https://doi.org/10.1038/s41574-024-00978-7
4. Polonsky, William H., Soriano, Emilyn C., et al. “Does continuous glucose monitoring use prompt greater engagement in self-management? A randomized controlled trial focusing on adults with type 2 diabetes.” Journal of Diabetes Science and Technology, 2025, article 19322968251361031. https://doi.org/10.1177/19322968251361031
5. Alva, Steven, Bailey, Tim, et al. “Accuracy of a 14-day factory-calibrated continuous glucose monitoring system with advanced algorithm in pediatric and adult population with diabetes.” Journal of Diabetes Science and Technology, vol. 16, no. 1, 2022, pp. 70–77. https://doi.org/10.1177/19322968211019680
6.Battelino, Tadej, Danne, Thomas, et al. “Clinical targets for continuous glucose monitoring data interpretation: Recommendations from the international consensus on time in range.” Diabetes Care, vol. 42, no. 8, 2019, pp. 1593–1603. https://doi.org/10.2337/dci19-0028
7. Boureau, Anne-Sophie, Guyomarch, Benoît, et al. “Nocturnal hypoglycemia is underdiagnosed in older people with insulin-treated type 2 diabetes: The HYPOAGE observational study.” Journal of the American Geriatrics Society, vol. 71, no. 7, 2023, pp. 2107–2119. https://doi.org/10.1111/jgs.18392
8. Xu, Yanjun, Bergenstal, Richard M., Dunn, Timothy C., Ajjan, Ramzi A. “Addressing shortfalls of laboratory HbA1c using a model that incorporates red cell lifespan.” eLife, vol. 10, 2021. https://doi.org/10.7554/eLife.69420
9. De Meulemeester, Jonas, Charleer, Silke, et al. “The association of chronic complications with time in tight range and time in range in people with type 1 diabetes: A retrospective cross-sectional real-world study.” Diabetologia, vol. 67, no. 8, 2024, pp. 1527–1535. https://doi.org/10.1007/s00125-024-06143-6
© 2026 Abbott. Alle rechten voorbehouden. Libre en de bijbehorende merken zijn merken van Abbott. ADC-2689425 v1.0
*De verkoop van het oorspronkelijke FreeStyle Libre-systeem is stopgezet op de EU- en VK-markten. In deze markten zijn de FreeStyle Libre 2- en 3-systemen verkrijgbaar, die dezelfde voordelen bieden als het oorspronkelijke FreeStyle Libre-systeem, met als extra functionaliteit optionele alarmen in real time.
Gebruik en terugbetaling in België zijn onderworpen aan de criteria vastgelegd door het RIZIV (INAMI)
Artikel geschreven in samenwerking met Abbott.
Prof De Block werkt samen met Abbott, Minimed, Indigo Diabetes, Dexcom, Insulet, welke bedrijven zijn die technologie ontwikkelen voor diabetes.

